Pijn is het meest voorkomende symptoom bij alle aandoeningen en ziekten, maar het kan ook een ziekte op zichzelf worden. En zo kunnen we chronische pijn ook zien: als een ziekte van het zenuwstelsel.
In Nederland zijn er ruim twee miljoen mensen die met pijn leven. Dat zijn er meer dan alle patiënten met hart- en vaatziekten én suikerziekte bij elkaar. Pijn kan je leven in de greep houden. In het gerenommeerde vakblad The Lancet verscheen in 2016 een systematische analyse van het wereldwijd lijden door ziekten. Hieruit blijkt dat, in bijna alle landen, lage rugpijn en nekpijn de belangrijkste oorzaken waren van beperkingen in het dagelijks leven.

Wat is pijn?
Pijn is een sensorische en/of emotionele ervaring veroorzaakt door feitelijke of mogelijke weefselschade; ergens in het lichaam is een verwonding of dreigt er een te ontstaan. Soms ontstaat pijn echter ook zonder aanwijsbare lichamelijke oorzaak.
Pijn is een signaal van het lichaam om aan te geven dat er iets mis is, en is dus van vitaal belang voor het behoud van gezond weefsel bij iedereen die een normaal leven leidt. De afwezigheid van pijn (bijvoorbeeld als gevolg van lepra) kan leiden tot blijvende schade van lichaamsdelen omdat niet adequaat wordt gereageerd op (dreigende) beschadigingen, bijvoorbeeld aan een hand die niet wordt teruggetrokken als een kokende pan wordt aangeraakt.
Ook onderdrukking van pijn kan dat effect hebben. Mensen die dagelijks pijnstillers gebruiken of onder hoge druk moeten presteren lopen een extra groot risico op problemen als gevolg van chronische overbelasting. Voorbeeld: iemand die regelmatig pijnstillers gebruikt voor hoofdpijn heeft niet in de gaten dat hij dagelijks zijn knie overbelast.
In het algemeen onderscheidt men op basis van de oorsprong 2 soorten pijn, namelijk weefselpijn (nociceptieve pijn) en zenuwpijn (neuropathische pijn). Een combinatie van beide pijnvarianten komt tevens voor.
Het ontstaan van de pijnprikkel
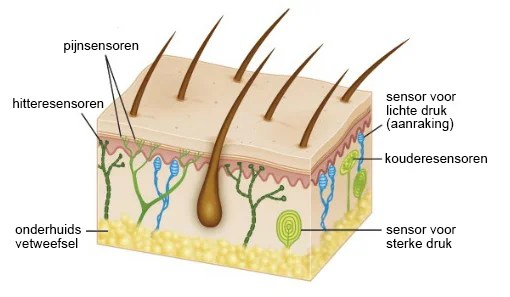
Acute pijn ontstaat vaak door schade in het lichaam. Bijvoorbeeld door een wond, zuur of extreme kou of hitte op de huid. Stel je slaat per ongeluk met een hamer op je voet. Op de plek waar de hamer neerkomt, ontstaat weefselschade. Als gevolg daarvan worden zenuwen beschadigd (met neuropathische pijn tot gevolg) en/of worden de pijnsensoren aan de zenuwuiteinden (nociceptoren) geactiveerd (met nociceptieve pijn tot gevolg). De aldus opgewekte pijnprikkels, elektrische signalen, worden via zenuwbanen doorgegeven aan het ruggenmerg, alwaar ze vervolgens via het ruggemerg omhoog naar de hersenstam geleid en ten slotte aan de verschillende hersengebieden afgegeven worden.
Het zijn de dunnere- en weinig of helemaal niet gemyeliniseerde vezels die pijn geleiden. De meeste zenuwvezels in ons lichaam zijn gemyeliniseerd; ze hebben een isolerende mantel van myeline om zich heen. Dit is vergelijkbaar met de isolatie om de koperkern van een stroomdraad. Van de verschillende zenuwvezels in ons lichaam (Aα, Aβ, Aγ, Aδ, B en C) geleiden de dunnere, weinig gemyeliniseerde Aβ-, Aδ- en de dunste, ongemyeliniseerde C-vezels, de pijn.
Het brein lokaliseert pijn
De (pijn)impulsen, opgewekt door ofwel de pijnsensoren (nociceptoren) dan wel de beschadigde zenuwen zelf, verlopen via dunne zenuwvezels naar het ruggenmerg. In het ruggenmerg schakelen deze geactiveerde pijnzenuwvezels met weer andere zenuwcellen en worden de binnenkomende prikkels verwerkt. Op dit niveau worden ook de reflexen gegenereerd. Bijvoorbeeld de 'terugtrek-reflex', welke dient om bij het aanraken van iets heets de hand onmiddellijk terug te kunnen trekken, om zo verbranding te voorkomen. Omdat reflexen op dit 'lage' niveau gegenereerd worden, kunnen ze heel snel zijn. Dat heeft natuurlijk veel voordelen. Uiteindelijk worden de signalen via opstijgende zenuwbanen naar hogere zenuwcentra geleid, zoals de hersenstam. Via de thalamus, een belangrijk schakelcentrum in onze tussenhersenen, gaan de signalen vervolgens naar diverse hersengebieden. Pas dán, als we ons bewust worden van de schadelijke prikkels, ervaren we pijn.
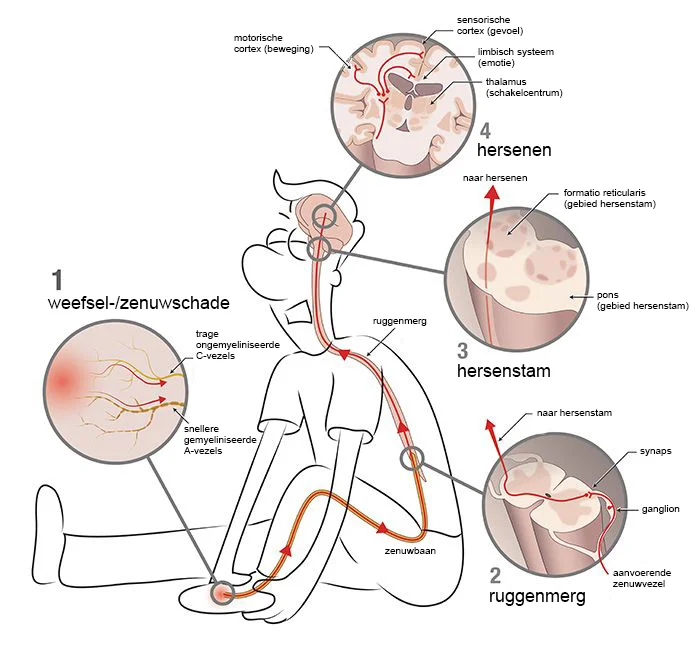
Met behulp van onze gevoelshersenschors (sensorische cortex) worden we ons van de pijn bewust en kunnen we de bewust geworden pijnprikkels lokaliseren en onderscheiden in kwaliteit en ernst. Zo weet je dat de pijn door de hamer uit de voet komt en niet uit de buik. En dat deze pijn branderig voelt en heel heftig is. Met andere hersengebieden (het limbisch systeem) kunnen we de emoties die bij pijn horen ervaren, zoals angst en woede, en het effect van pijn op onze stemming. Prikkeling van de motorische hersenschors laat de persoon bewust bewegingen aansturen, bijvoorbeeld het vastpakken van de voet om de pijn te verlichten. Doel van dit alles is het aanpassen van ons gedrag om verdere schade te voorkomen en om gelegenheid te geven tot herstel. Het vermogen om (dreigende) weefselschade om te zetten in prikkels die via het zenuwstelsel worden doorgeleid heet nociceptie.
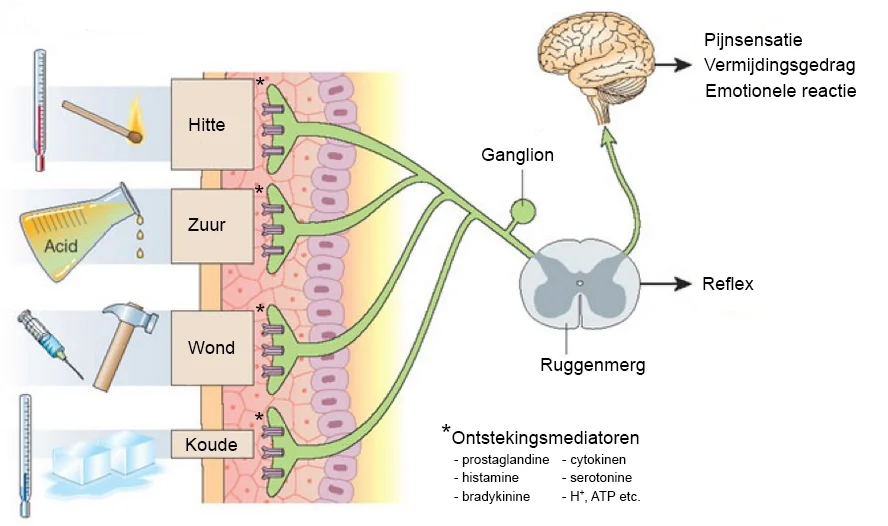
Nociceptieve pijn
Nociceptieve pijn ontstaat door actuele of dreigende beschadiging van weefsel en is het gevolg van de activatie van nociceptoren (pijnsensoren) in de huid, bindweefsel, spieren, botten of ingewanden. De activatie van nociceptoren wordt opgewekt door fysische factoren (zoals warmte, kou, rek, druk) en/of chemische factoren (stoffen die vrijkomen bij weefselschade: de zogenaamde ontstekingsmediatoren zoals o.a. prostaglandine, histamine, bradykinine, cytokinen en serotonine).
Pijnsignalen worden onderweg naar de hersenen op alle niveaus gemoduleerd. Zo wordt het pijnsignaal bijvoorbeeld via opioïdreceptoren getemperd door endogene opioïden als enkefaline, endorfine en dynorfine. Endogene opioïden zijn opioïden die het lichaam zelf aanmaakt. Zo is bekend dat tijdens het hardlopen extra endogene opioïden aangemaakt worden, wat o.a. een prettig gevoel geeft.
Nociceptieve pijn is dus een pijn die duidt op weefselschade. Ze voelt vaak stekend, zeurend aan.
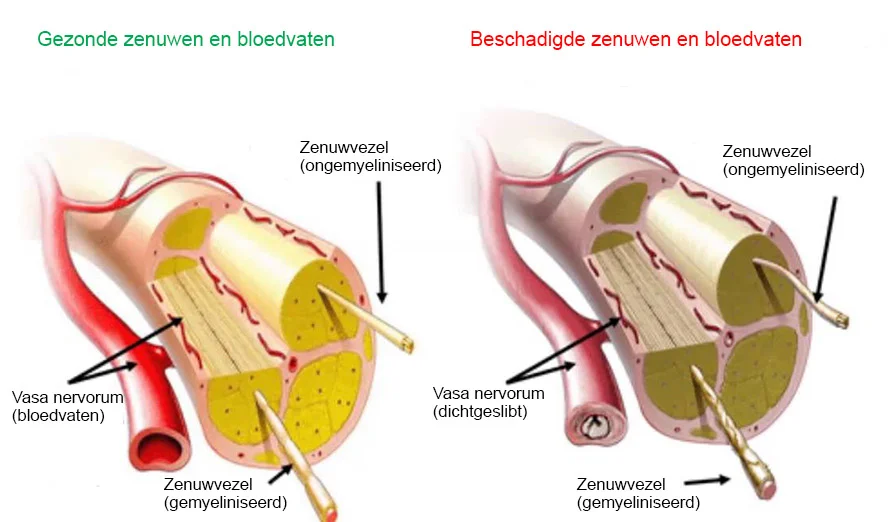
Neuropathische pijn
Als een zenuw (neuron) zelf beschadigd is geraakt – bijvoorbeeld door een snijwond - dan kan dit tot neuropathische pijn (zenuwpijn) leiden. Deze pijn ontstaat doordat het beschadigde neuron zelf ongecontroleerde elektrische impulsen via het ruggenmerg naar de hersenen stuurt, waardoor men van de pijnsensatie bewust wordt.
Bij neuropathische pijn is men nooit zonder pijn aangezien de beschadiging van het neuron niet verdwijnt. Buiten deze chronisch aanwezige pijn treden er soms heftige spontane pijnaanvallen op. Dit komt omdat het beschadigde neuron soms spontaan heftig ontlaadt, wat als een hevige schietende pijn ervaren wordt.
Daarnaast kan een neuropathische pijn ook door slecht functionerende neuronen (zenuwen) veroorzaakt worden . Dit wordt met de term polyneuropathie (ziekte van vele neuronen) aangeduid en wordt vaak gezien bij patiënten die suikerziekte (diabetes mellitus) hebben. Wanneer er zenuwbanen in het ruggenmerg of in de hersenen niet goed functioneren, dan kan dit ook tot neuropathische pijn leiden. Maar omdat deze functiestoornis in het centrale zenuwstelsel (ruggenmerg en hersenen) ligt, noemt men dit ook wel centrale pijn.
Neuropathische pijn is dus pijn door zenuwbeschadiging. Deze voelt eerder branderig, tintelend aan.
Naast de bovengenoemde onderscheid op basis van de oorsprong (nociceptieve- en neuropathische pijn) wordt ook wel onderscheid gemaakt in viscerale pijn, vasculaire pijn, oncologische pijn en doorbraakpijn.
Viscerale pijn
De buikpijn, veroorzaakt door een blindedarmontsteking, wordt een viscerale pijn genoemd omdat deze door een ontsteking van de inwendige organen, in dit geval de darmen, veroorzaakt wordt. Dit kan ook voorkomen bij andere inwendige organen als lever, maag en longen. Door de ontsteking ontstaat er weefselschade. Viscerale pijn is een nociceptieve pijn. Alleen kan men bij een viscerale pijn deze pijn niet zo precies lokaliseren. De pijn wordt over een groot gebied (diffuus) aangegeven, bijvoorbeeld ergens in de onderbuik, of links in de buik etc.
Vasculaire pijn
Vaatvernauwingen in de benen kan tot pijn leiden wanneer er tijdens het lopen te weinig bloed in de benen komt. Er ontstaat dan zoveel pijn in de benen, dat de patiënt even stil moet gaan staan. Men noemt dit fenomeen daarom ook wel “etalage benen” (claudicatio intermittens), omdat die patiënt dan stil lijkt te staan om een etalage beter te kunnen bekijken, maar in werkelijkheid juist stilstaat omdat verder lopen teveel pijn doet.
Ook kan het voorkomen dat de vaatvernauwing zo ernstig is dat door zuurstofgebrek het weefsel wordt beschadigd. Ook hierbij ontstaat er weefselschade. Vasculaire pijn bestaat dus uit een nociceptieve pijn (door weefselschade). Maar niet alleen de weefsels worden beschadigd. Ook de zenuwen kunnen te weinig bloed krijgen, waardoor ze beschadigd raken en er ook een neuropathische pijn ontstaat.
Oncologische pijn
Bij de aanwezigheid van een kwaadaardige tumor die in de weefsels en of zenuwen doorgroeit, kan dit zowel tot weefselbeschadiging als zenuwbeschadiging leiden. Oncologische pijn bestaat dus uit een nociceptieve pijn en/of een neuropathische pijn. Bij een proces in de buik kan er daarnaast ook sprake zijn van (diffuse) viscerale pijn.
Naast pijn die direct door de kwaadaardige tumor veroorzaakt wordt, kan er ook pijn zijn als gevolg van de behandeling. Bijvoorbeeld neuropatische pijn aan handen en voeten als gevolg van chemotherapie of bestraling, of een chronische postoperatieve (nociceptieve) pijn.
Doorbraakpijn
Bij doorbraakpijn betreft het een tijdelijke verergering van pijn die spontaan of ten gevolge van een uitlokkende factor optreedt, ondanks relatief stabiele en voldoende behandelde achtergrondpijn. Doorbraakpijn treedt met name op bij kwaadaardige tumoren en vooral in de laatste fase.
Chronische pijn
Pijn is het meest voorkomende symptoom bij alle aandoeningen en ziekten, maar het kan ook een ziekte op zichzelf worden. En zo moeten we chronische pijn ook zien: als een ziekte van het zenuwstelsel. Dat betoogt André Wolff, hoogleraar anesthesiologie en pijngeneeskunde aan de Rijksuniversiteit Groningen in zijn oratie.
Acute nociceptieve pijn is pijn die - zoals we reeds gezien hebben - direct bij weefselbeschadiging optreedt. Acute pijn levert in de regel direct een adequate lichamelijke reactie op, waarbij geprobeerd wordt aanraking met de pijnprikkel te beëindigen. Er is een duidelijke relatie tussen de schadelijke prikkeling en de pijn.
Acute nociceptieve pijn verdwijnt snel zodra de weefselschade herstelt. Maar niet bij mensen met chronische pijn. Er zijn patiënten met allerlei soorten chronische pijn, zoals pijn in rug of been, aangezichtspijn, hoofdpijn, prikkelbare darmsyndroom, chronische pijn bij endometriose (groei van baarmoederslijmvlies buiten de baarmoeder) en zenuwpijn ten gevolge van beschadigde of zieke zenuwen. Een relatief nieuwe categorie zijn patiënten met kanker en patiënten die kanker hebben gehad en langer dan voorheen in leven blijven. Zij blijven pijn houden als resultaat van de kanker of de behandeling ervan.
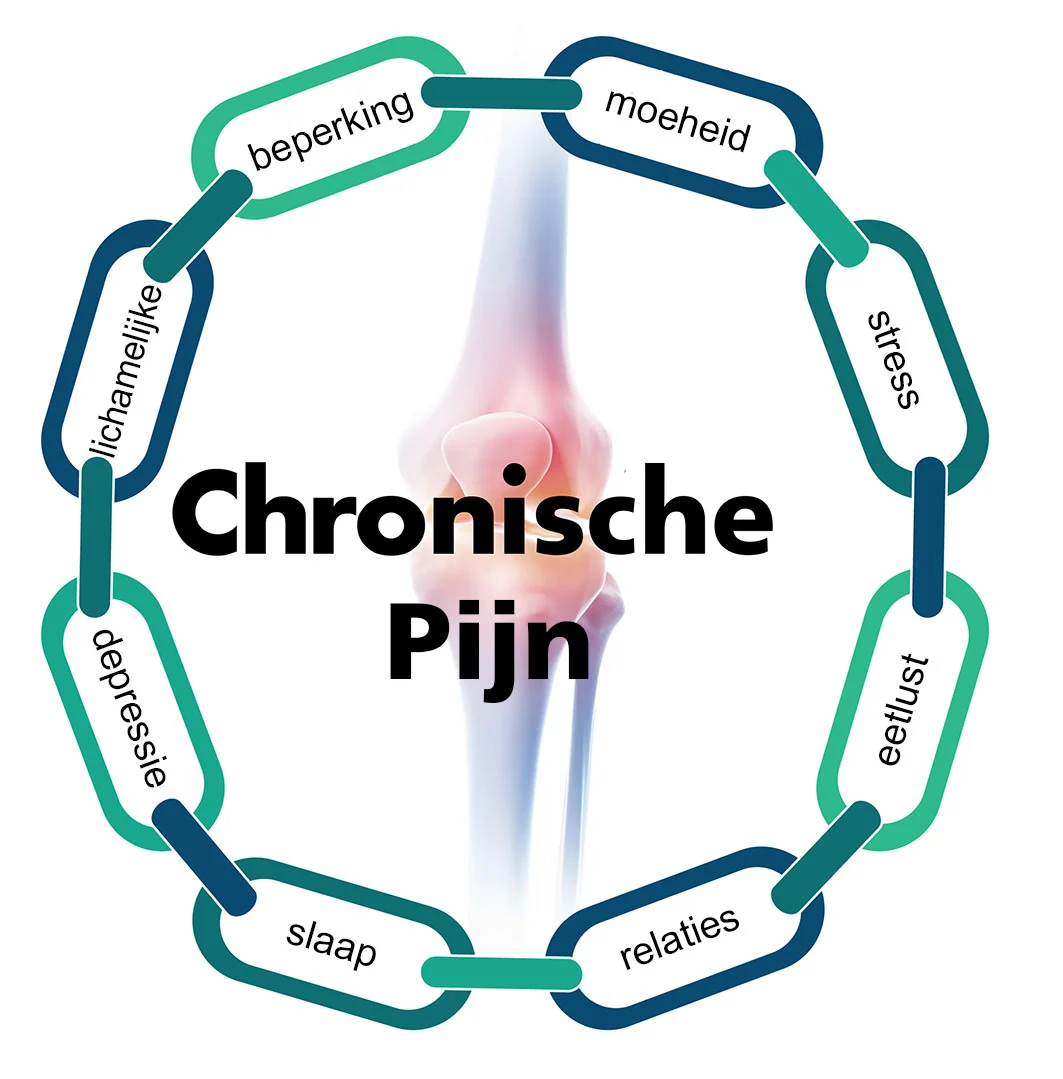
Bij mensen met chronische pijn houdt de pijn aan, maanden, jaren. Soms zelfs hun hele leven, wat de kwaliteit van leven verslechtert. Mensen met chronische pijn kunnen minder goed bewegen, doordat de spieren en gewrichten niet meer goed werken en hun weerstand verlaagd raakt. Goed slapen wordt een probleem, evenals de eetlust. Daarnaast kunnen chronische pijn patiënten meestal niet zonder pijnmedicatie en niet zonder hulp van familie en vrienden, terwijl ze hen juist steeds minder zien. Werken is vaak problematisch. Patiënten met chronische pijn zijn bang, verbitterd geraakt, depressief en hebben meer neiging tot zelfdoding.
Verandering in de werking van het zenuwstelsel
Wat gaat er bij hen verkeerd? Naast pijn als gevolg van nociceptie, kan pijn ook ontstaan door ziekte en beschadiging van zenuwen (neuropathie) of door veranderingen in ons zenuwstelsel door aanhoudende of zich herhalende pijnprikkels. Het zenuwstelsel gaat daardoor zelfstandig prikkels genereren die als pijn verwerkt worden, de pijn verergeren en in stand houden: het zenuwstelsel is ziek geworden. Pijn is dan geen symptoom meer van een beschadiging en ontsteking, maar een uiting van een ziek geworden zenuwstelsel.
Dit is wat er gebeurt. Bij chronische pijn treden in het gebied waar door beschadiging de pijnprikkel ontstaat, bijvoorbeeld de onderrug, langdurige prikkelveranderingen op. Zenuwuiteinden in en rondom het beschadigde gebied worden gevoeliger door lokaal vrijgekomen stoffen, waardoor de pijnprikkels versterken en daarnaast ook versterkt worden waargenomen. Dat gebeurt niet alleen in en rondom het beschadigde gebied, maar ook in het ruggenmerg en in de hogere hersencentra. Doordat daar óók lokale ontstekingsstoffen kunnen vrijkomen, wordt de prikkeldrempel om pijn te voelen verder verlaagd.
En wat is het resultaat? Waarneming van meer pijn
Pijnprikkels kunnen zich uitbreiden naar andere plekken door de manier waarop pijnzenuwvezels verbonden zijn met dieper gelegen zenuwcellen in het ruggenmerg. Het is zelfs zo dat niet-pijnlijke prikkels, zoals het aanraken van de huid, uiteindelijk pijnlijk kunnen worden. Ook op plaatsen in het zenuwstelsel waar oorspronkelijk geen beschadiging heeft plaatsgevonden. Die overgevoeligheid heet sensitisatie.
Negatieve emoties en gedachten
Chronische pijn is niet puur iets fysieks. Gedachten, gevoelens en emoties laten zien welke sociale impact pijn kan hebben. Patiënten denken bijvoorbeeld ‘waar komt die pijn vandaan?’ of ‘ik kan niets aan de pijn veranderen’. Ze voelen zich naar, machteloos: ‘ik heb zo’n pijn en kan vandaag mijn werk écht niet doen’.
Negatieve emoties en gedachten kunnen de pijn in stand houden. Onderzoek laat bovendien zien dat de omgeving ook een belangrijke speler is die de pijn in stand kan houden, versterken of dempen. Reacties uit de omgeving zijn bijvoorbeeld ‘oh, ik heb zo met je te doen’ of ‘ik vind dat jij je aanstelt’. En zo zijn er in dit proces veel factoren die hun invloed uitoefenen bij pijn. Pijnbeleving is dus per definitie van lichamelijke, geestelijke en sociale aard.
Pijn die niet weggaat kan je leven in de greep houden
Chronische pijn uit zich niet bij iedereen hetzelfde. Ook de gevolgen kunnen individueel sterk verschillen. Hoe erg het is, hangt bijvoorbeeld af van het type en de ernst van de weefselschade, erfelijke kenmerken, andere ziektes, individuele (karakter)eigenschappen, situatie en de context waarin de pijn ontstaat.
Chronische pijn is een aanhoudend, multifactorieel gezondheidsprobleem, waarbij lichamelijke, psychische en sociale factoren in verschillende mate en in wisselende onderlinge samenhang een rol spelen bij pijnbeleving, pijngedrag, ervaren beperkingen en ervaren verminderde kwaliteit van leven.
Chronische pijn heeft een grote invloed op de kwaliteit van leven, het dagelijks functioneren en de stemming. Chronische pijn is geassocieerd met fysieke inactiviteit, verminderde zelfredzaamheid, slaapproblemen en sociale isolatie. De pijnbeleving kan verergeren door klachten als angst, depressie, onrust, onzekerheid, eenzaamheid en verveling. Factoren als aandacht, geruststelling, voorlichting en afleiding kunnen de pijn verminderen.
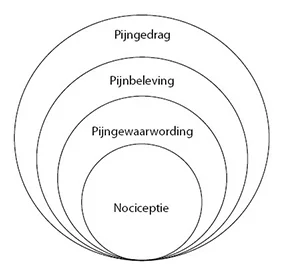
Symptomen
Pijn is een onprettige, sensorische en emotionele ervaring. Pijnbeleving is subjectief bepaald. Veel verschillende psychische, sociale en culturele factoren bepalen hoe mensen een pijnprikkel ervaren, welke betekenis zij aan de pijn toekennen en hoe zij de klacht omschrijven.
Pijn is niet voor iedereen hetzelfde, zeker als hij wat langer bestaat. Er zijn vele persoonlijke redenen, bijvoorbeeld hoe u gewend bent met pijn om te gaan en welke beperking de pijn juist voor u tot gevolg heeft. Ook invloeden vanuit uw omgeving, bijvoorbeeld hoe uw familie met uw pijnklachten omgaat, kunnen uitmaken hoeveel pijn u uiteindelijk voelt. Wij noemen deze benadering van pijn, waarbij we met allerlei factoren rekening houden, het biopsychosociale model van pijn.
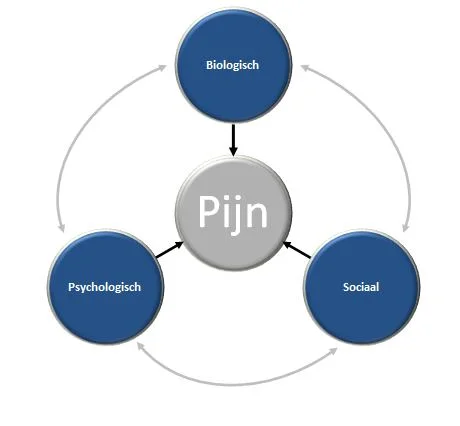
Het biopsychosociale pijnmodel
Toch zal de ene persoon die zijn hand brandt anders reageren dan de andere persoon. De ene persoon zal het uitschreeuwen van de pijn en de andere persoon geeft geen kik, bijt de tanden hard op elkaar en zegt dat het wel meevalt. Allebei zullen ze wél hun hand als beschermingsreactie terugtrekken. Aan dit voorbeeld kunnen we zien dat het van de persoon tot persoon wisselt hoeveel pijn wordt aangegeven, terwijl het om dezelfde oorzaak van de pijn gaat.
Pijn is dus niet alleen een teken van een beschadiging, maar hoeveel pijn u aangeeft wordt ook bepaald door hoe u gewend bent om met pijn om te gaan. Ook andere bijkomende persoonlijke factoren zoals bijvoorbeeld het bestaan van een depressie of angst kunnen uw pijn erger maken.
Een andere belangrijk aspect van pijn is welke gevolgen deze heeft voor uw dagelijks leven zoals werk, huishouden of hobby of beter gezegd voor uw persoonlijke kwaliteit van leven. U zal meer last van de pijn hebben als deze voor u tot veel beperkingen leidt.
Naast lichamelijke en persoonlijke factoren zijn er ook sociale factoren die de mate van pijn kunnen bepalen. Bijvoorbeeld hangt het van de cultuur of land af waarin u woont hoe er met pijn wordt omgegaan wat weer bepaalt hoe u pijn beleeft.
Kortom, pijn wordt door meerdere en verschillende factoren bepaald en is niet hetzelfde als koorts bij een griep, waarbij alleen de factor infectie de hoeveelheid koorts bepaalt. Pijn kun je niet meten zoals bij koorts. Bij pijn zijn er meerdere factoren aanwezig die de mate van pijn kunnen bepalen en dat is dan ook de reden dat je pijn niet simpel kan meten.
Deze benadering van pijn zoals we die hierboven hebben beschreven, geldt voor alle soorten pijn ongeacht of er wel of niet een oorzaak van de pijn bekend is. Het geldt bijvoorbeeld voor pijn na een operatie, pijn door reuma of bij kanker. Wij noemen deze benadering van pijn, waarbij we met allerlei factoren rekening houden, het biopsychosociale model van pijn. Model wil zeggen hoe behandelaars van uw pijn tegen pijn aankijken.
Onderzoek pijn
Omdat er vele factoren (lichamelijke, psychische en sociale) zijn die de ernst van pijn kunnen bepalen wordt bij de patiënt naar al deze factoren een diagnostisch onderzoek gedaan. Allereerst wordt altijd gekeken wat de lichamelijke oorzaak is van de pijn. Hierbij wordt de patiënt algemeen lichamelijk, neurologisch, orthopedisch en manueel geneeskundig onderzocht, eventueel aangevuld door röntgenfoto's, scans en andere onderzoeken.
Daarnaast wordt gekeken welke psychische en sociale factoren invloed hebben op de pijn. Dit wordt gedaan door middel van de pijnvragenlijsten.
Omdat er op meerdere gebieden factoren aanwezig zijn die de ernst van pijn kunnen bepalen kan het voorkomen dat de patiënt door medische specialisten (neurologie, orthopedie, psychologie, psychiatrie en revalidatie) behandeld moet worden. Dit wordt de multidisciplinaire behandeling van pijn genoemd.
Pijnbehandeling
Behandeldoel
Behandeling van acute pijn heeft tot doel de pijnbeleving te verminderen en het ontstaan van chronische pijn te voorkomen. Bij chronische pijn is verbetering van het functioneren het belangrijkste doel van de behandeling.
Uitgangspunten
Een niet goed behandelde acute pijn is een risicofactor voor het ontstaan van chronische pijn. Met name bij chronische pijn is de medicamenteuze behandeling onderdeel van een multidimensionaal behandelplan met aandacht voor somatische, psychische, sociale, culturele en spirituele aspecten. Chronische nociceptieve pijn komt vaak voor in combinatie met neuropathische pijn.
Vormen van pijnbehandeling
Pijnbehandelingen kunnen in twee groepen worden onderverdeeld:
1. Somatische (lichamelijke) pijnbehandelingen
Dit zijn verschillende soorten behandelingen die op het lichaam ingrijpen zoals bijvoorbeeld medicijnen, injecties, zenuwblokkades of zenuwstimulatoren, maar ook manuele geneeskunde/therapie en fysiotherapie
2. Niet-somatische pijnbehandelingen
Dit zijn behandelingen die vooral gericht zijn op de gevolgen die pijn voor de patiënt hebben en/of factoren die deze pijn erger kunnen maken zoals bijvoorbeeld een depressie. Behandelingen kunnen bestaan uit pijngedragsbehandelingen, depressiebehandeling psychologische behandeling en revalidatiebehandelingen
Deze twee pijnbehandelingen tezamen noemt men een multidisciplinaire behandeling van de pijn.
Het hangt er natuurlijk af van welke diagnose en afwijkingen de pijnspecialist vaststelt om te bepalen welke somatische pijnbehandeling of combinatie van somatische en niet-somatische pijnbehandelingen geadviseerd zullen worden.
Stapsgewijze pijnbehandeling
Beleid hierbij is: zoek allereerst de oorzaak van de pijn en behandel deze. Zorg intussen voor adequate pijnstilling. Volg daarbij een stapsgewijze aanpak, gebaseerd op de pijnladder van de WHO.
Wilt u meer te weten komen over pijnbehandeling, dan kunt u dit hier vinden: pijnbestrijding .
Netwerk Chronische Pijn
Het Netwerk Chronische Pijn is een landelijk netwerk van oefentherapeuten Cesar|Mensendieck. Zij hebben zich gespecialiseerd in het behandelen van mensen met chronische pijn. Alle aangesloten oefentherapeuten werken volgens een behandelwijze, die is opgesteld volgens de laatste inzichten in evidence based practice en patiënt gestuurde zorg. Zodat u kunt rekenen op een zorg die voor u op maat gesneden is. En die zich richt op het werken naar een betere kwaliteit van leven en bewegen. Het Netwerk Chronische Pijn werkt samen met verwijzers zoals revalidatieartsen, reumatologen, revalidatiecentra, pijnpoli’s en andere professionals in de 1e lijn.
De Stichting Landelijk Netwerk Oefentherapeuten Chronische Pijn staat aan de basis van het Landelijk Netwerk Chronische Pijn, dat 20 regionale netwerken omvat. De Stichting beheert het landelijk netwerk met als doel kwalitatief hoogwaardige zorg aan patiënten te leveren. Zij verricht alle handelingen die hiertoe nodig zijn; zoals het onderhouden van de website, het jaarlijks updaten van het protocol en het coördineren van de regionale netwerken. De stichting is 27 september 2012 opgericht.
Meer informatie kunt u vinden op de website van het Netwerk Chronische Pijn .